|
15.12.2017
|
SK
|
Úradný vestník Európskej únie
|
C 434/1
|
Stanovisko Európskeho hospodárskeho a sociálneho výboru – Vplyv digitálnej revolúcie v zdravotníctve na zdravotné poistenie
(stanovisko z vlastnej iniciatívy)
(2017/C 434/01)
|
Spravodajca:
|
Alain COHEUR
|
|
Rozhodnutie plenárneho zhromaždenia
|
26. 1. 2017
|
|
Právny základ
|
článok 29 ods. 2 rokovacieho poriadku
|
|
|
stanovisko z vlastnej iniciatívy
|
|
|
|
|
Príslušná sekcia
|
sekcia pre jednotný trh, výrobu a spotrebu
|
|
Prijaté v sekcii
|
5. 9. 2017
|
|
Prijaté v pléne
|
20. 9. 2017
|
|
Plenárne zasadnutie č.
|
528
|
|
Výsledok hlasovania
(za/proti/zdržalo sa)
|
174/0/1
|
1. Závery
|
1.1.
|
Európsky hospodársky a sociálny výbor (ďalej len „EHSV“) sa nazdáva, že vzhľadom na digitálnu revolúciu v oblasti zdravia je nevyhnutné zachovať a podporovať systémy nemocenského a zdravotného poistenia, ktoré slúžia všetkým a sú solidárne, inkluzívne a nediskriminačné. Začlenenie a spravodlivý prístup všetkých ku kvalitným službám zdravotnej starostlivosti (či už digitálnym alebo nedigitálnym) a s tým súvisiaci záväzok sú podmienkami univerzálneho zdravotného krytia.
|
|
1.2.
|
V súlade s predchádzajúcimi stanoviskami (1) sa EHSV domnieva, že digitalizácia môže prispieť k rovnosti v prístupe k zdravotnej starostlivosti, ktorá je základným cieľom politiky v oblasti zdravia, ak sa splnia viaceré podmienky:
|
—
|
spravodlivé územné pokrytie zohľadňujúce oblasti s nedostatočným poskytovaním digitálnych služieb (prístup, pripojenie atď.),
|
|
—
|
zmenšenie digitálnej priepasti z hľadiska využívania občanmi, zdravotníkmi a subjektmi systémov zdravotného poistenia,
|
|
—
|
interoperabilita všetkých digitálnych štruktúr (databáz, zdravotníckych systémov) uľahčujúca kontinuitu starostlivosti v každej štruktúre a medzi týmito štruktúrami,
|
|
—
|
ochrana údajov týkajúcich sa zdravia, ktoré sa v žiadnom prípade nemôžu použiť na úkor pacientov.
|
|
|
1.3.
|
Rozvoj telemedicíny, prepojených objektov v rámci internetu vecí a nanotechnológií, biotechnológií, informačných technológií a kognitívnych vied (NBIC) nesmie viesť k tomu, že sa jednotlivci budú považovať len za súbor jednoduchých prepojených telies, ktoré možno analyzovať, kontrolovať a monitorovať na diaľku prostredníctvom všemocného počítačového programu. Prenikanie techniky do zdravotníctva v skutočnosti vedie opačným smerom, t. j. k znovuobnoveniu medziľudských vzťahov a sociálnym väzbám na základe praktického lekárstva a starostlivosti.
|
|
1.4.
|
EHSV poukazuje na to, že čoraz viac zodpovednosti sa presúva na jednotlivca, od ktorého sa očakáva, že sa bude sám starať o svoje zdravie. Okrem toho sa veľký dôraz kladie aj na individualizáciu. Vďaka prediktívnej medicíne na jednej strane a prepojeným nástrojom na druhej strane sa rozširujú poznatky o zdravotných rizikách jednotlivca, ako aj o ich sledovaní, čo vedie k personalizovanejším politikám. Zverejnenie týchto rizík a odchýlky zistené medzi jednotlivcami nastoľujú významné etické otázky v rámci udržania solidárneho poistného krytia.
|
2. Odporúčania
|
2.1.
|
EHSV pripomína, že ak má byť digitálna revolúcia úspešná, naše výkonné systémy zdravotného poistenia musia:
|
a)
|
uplatňovať digitalizáciu v záujme realizácie a aktivácie našich základných práv v oblasti zdravia a nie v záujme ich oslabenia. Digitálne technológie musia byť prostriedkom na posilnenie individuálnych a kolektívnych schopností a silným nástrojom v záujme efektívnosti práv a rozvoja nových foriem organizácie a riadenia zdravia;
|
|
b)
|
opätovne potvrdiť hodnoty solidarity a univerzálnosti ako základ nášho systému zdravotníctva, za ktorého zachovanie sme zodpovední všetci.
|
|
|
2.2.
|
Zavádzanie digitálnych technológií nesmie v žiadnom prípade viesť k spochybneniu zásady prerozdelenia a spoločného znášania zdravotných a spoločenských rizík, ktoré sú skutočným základom kolektívnej solidarity.
|
|
2.3.
|
EHSV zdôrazňuje potrebu:
|
—
|
rozvíjať a uľahčovať prístup k digitálnej zdravotnej gramotnosti občanov s cieľom podporiť kritický prístup k zdravotnícky informáciám;
|
|
—
|
zabezpečiť kvalitné informácie v oblasti zdravia, najmä pokiaľ ide o zavádzanie postupov označovania/akreditácie aplikácií v zdravotníctve,
|
|
—
|
posilniť dôveru medzi pacientmi, zdravotníkmi a subjektmi systémov nemocenského a zdravotného poistenia,
|
|
—
|
vytvoriť systém vzdelávania prispôsobený používateľom a zdravotníkom, aby sa zabezpečilo efektívne, bezpečné a ochranné používanie digitálnych technológií a uľahčili sa zmeny v oblasti zdravotnej starostlivosti,
|
|
—
|
posilniť sociálny dialóg ako nevyhnutný priestor pre konzultácie s cieľom uľahčiť budúce zmeny,
|
|
—
|
zaviesť nástroje na zaručenie bezpečnosti spracovania osobných údajov, aby sa zabránilo praktikám, ktoré vedú k využívaniu týchto údajov v oblasti poisťovníctva (prístup, preplácanie atď.) na komerčné účely, ktoré nespĺňajú účel verejného zdravia;
|
|
—
|
podporovať dynamický regulačný rámec, ktorý zohľadňuje celý ekosystém („viaceré zainteresované strany“) a úlohu, ktorú zohrávajú organizácie poskytujúce nemocenské a zdravotné poistenie ako dôveryhodné tretie strany vo vzťahoch s poistencami alebo členmi,
|
|
—
|
podporovať vývoj nomenklatúry v oblasti preplácanej starostlivosti a ponúkaných wellness služieb s prihliadnutím na technické inovácie, ktoré umožňuje digitalizácia,
|
|
—
|
uľahčovať vývoj smerom k medicíne „4 P“ (2) prostredníctvom rozvoja solidárnych služieb subjektov nemocenského a zdravotného poistenia podľa potrieb občanov.
|
|
3. Kontext
|
3.1.
|
Rozvoj digitálnych technológií podnecuje vývoj, ktorý má v oblasti zdravia nebývalý rozsah a tempo. S rozmachom internetu vecí a mobilných aplikácií v zdravotníctve, využívaním veľkých dát (big data), nanotechnológií, biotechnológií, informačných technológií a kognitívnych vied (NBIC) spolu s obrovskou ponukou nových služieb zdravotnej starostlivosti vedie digitalizácia k celkovej transformácii nášho systému zdravotníctva.
|
|
3.2.
|
Digitálne inovácie v oblasti zdravia sa ani zďaleka neobmedzujú len na technickú alebo vedeckú stránku, ale vedú k mnohým inovatívnym formám využitia. Tieto nové formy využitia sprevádzajú rozsiahle sociálne inovácie, pretože umožňujú prinášať nové odpovede na sociálne a zdravotné potreby.
|
|
3.3.
|
To má potom priamy vplyv na vzťahy v rámci zložitého ekosystému, ktorého súčasťou sú:
|
a.
|
občan na základe poznatkov o svojom zdravotnom stave;
|
|
b.
|
zdravotnícke povolania a pomocné zdravotnícke povolania a ich vzťah s pacientom;
|
|
c.
|
systém zdravotného poistenia v rôznych spôsoboch organizácie, riadenia a financovania.
|
|
|
3.4.
|
Pokiaľ ide o vzťah jednotlivca k svojmu zdraviu, každý človek si čoraz viac uvedomuje dôležitosť zdravia a spôsob, akým sa o seba starať. Až donedávna človek nevedel o zdravotných rizikách, pretože mal obmedzený prístup k lekárskym informáciám a teda nedostatok poznatkov. Odteraz bude disponovať množstvom nástrojov (napr. prepojených objektov v rámci internetu vecí), ktoré mu umožnia sledovať svoj zdravotný stav a prispôsobiť si podľa toho životný štýl.
|
|
3.5.
|
Vďaka dostupnosti informačných zdrojov sa jednotlivec stáva aktérom zdravia, ktorý je schopný identifikovať, porovnávať a vybrať si zdravotnú službu, ktorá najviac vyhovuje jeho potrebám. Pacient elektronického zdravotníctva („e-pacient“) sa stáva prispievateľom k prediktívnej medicíne, producentom zdravotných údajov a aktérom svojho zdravia, ako aj zdravia ostatných. Z tohto hľadiska predstavuje informovaný súhlas základný pilier pri ochrane údajov, integrovanej správe a využívaní údajov.
|
|
3.6.
|
Nové technológie stimulujú k tomu, aby sa dôraz kládol viac na prevenciu ako na liečbu samotných chorôb. Umožnia tiež zaviesť účinnejšie, menej agresívne a viac individualizované liečebné metódy v závislosti od genetických a biologických charakteristík každého jedinca, pričom dostupnosť informácií v reálnom čase zlepšuje účinky liečby.
|
|
3.7.
|
Zdravotnícke povolania sa musia vyvíjať smerom k novým zručnostiam a novým oblastiam činnosti, ktoré sa týkajú viacerých aspektov. Ide najmä o iný typ vzťahu, ktorý spočíva na väčšej vzájomnej dôvere vo vzťahu s pacientom, postupné osvojenie si digitálnych nástrojov prostredníctvom odbornej prípravy, zmenu technických riešení pri poskytovaní starostlivosti, ako aj o spoluprácu a spoločné využívanie interoperabilných systémov prostredníctvom sprostredkovateľa.
|
|
3.8.
|
Sociálny dialóg musí byť súčasťou týchto zmien a musí posilňovať opatrenia v oblasti odbornej prípravy zdravotníckeho personálu.
|
|
3.9.
|
Cieľom systémov zdravotného poistenia, ktorý treba dosiahnuť pri všetkých občanoch, je aj naďalej prístup k efektívnym a kvalitným zdravotníckym službám, či už verejným alebo súkromným. Na zdravotné poistenie bude mať v tejto súvislosti výrazný vplyv digitalizácia, pretože v budúcnosti bude potrebné už pred objavením sa rizika navrhnúť personalizované riešenia a metódy v rámci zásady spoločného využívania zdrojov, a zároveň zachovať jeho tradičnú funkciu, ktorou je umožniť chorým ľuďom prístup k zdravotníckym službám.
|
|
3.10.
|
Zdravotnícke inovácie následkom digitalizácie môžu priniesť zásadné zmeny v zdravotnom poistení. Tento impulz vedie k individualizácii medicíny a liečby prostredníctvom dvoch zdrojov informácií:
|
a.
|
dešifrovanie genómu:
prediktívny rozmer tohto dešifrovania môže priniesť úplne novú koncepciu prístupu k prevencii (s dešifrovaním genómu je pravdepodobnosť zdravotných rizík „známa“ a prevencia má preto väčší zmysel), čo môže mať významné dôsledky v oblasti zdravotného poistenia.
|
|
b.
|
nástroje elektronického zdravotníctva:
k týmto nástrojom patria okrem iného prepojené objekty v rámci internetu vecí, ktoré sú súčasťou oblasti tzv. self data (samomeranie) a jednotlivcom umožňujú poznať a zlepšiť svoj zdravotný stav.
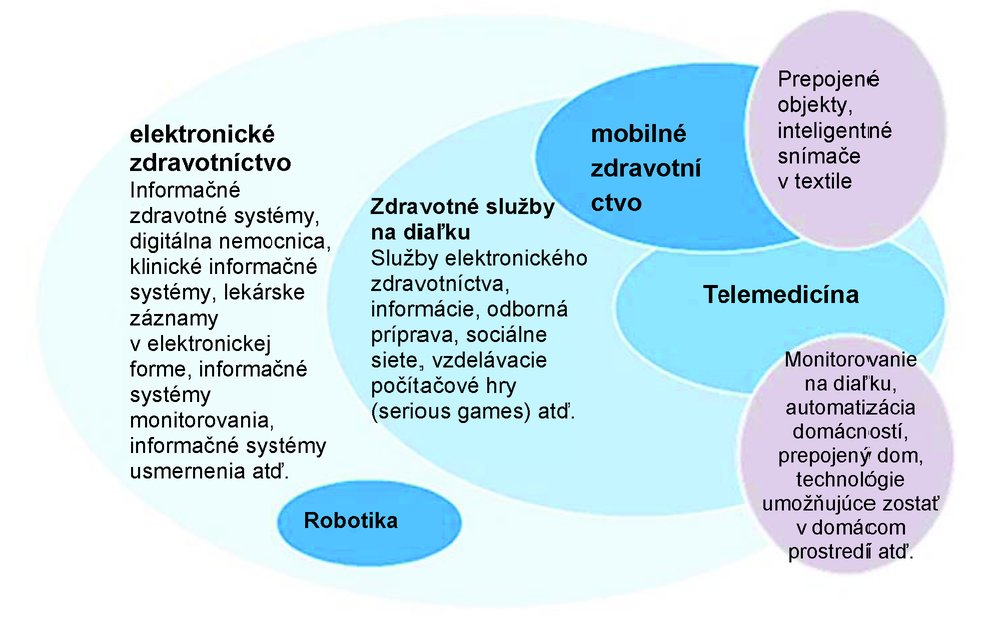
|
Treba sa preto venovať určitým otázkam a pripomienkam.
|
a.
|
Mohli by tieto nové zdroje poznatkov viesť k vytvoreniu nových ponúk a služieb na mieru, ktoré budú väčšmi prispôsobené potrebám poistencov?
|
|
b.
|
Bude v budúcnosti naše zdravotné poistenie závisieť od pravdepodobnosti výskytu chorôb podľa výsledkov dešifrovania nášho genómu?
|
|
c.
|
Začal sa už prechod od liečebného prístupu k preventívnemu? Aké sú dôsledky pre riadenie zdravotného poistenia a financovanie v zložitej ekonomickej situácii? Treba uhrádzať personalizované preventívne zdravotnícke programy v rámci digitálnych platforiem?
|
|
d.
|
Dostáva sa v súčasnosti do popredia pocit blaha (3) namiesto zdravia? Nevedie táto transformácia systému zdravotníctva k holistickej a menej liečebnej medicíne?
|
|
e.
|
Zmení sa výrazne vďaka týmto zmenám pohľad na vzťah medzi lekárom a pacientom a medzi poisteným a poisťovateľom z „vertikálneho“ na „horizontálny“ model, pri ktorom pacient kladie otázky a rozvíja si „laické vedomosti“?
|
|
f.
|
Vzhľadom na ekonomickú silu veľkých digitálnych spoločností netreba oživiť investície do výskumu a vývoja vykonávané verejnými orgánmi?
|
|
4. Vplyv digitalizácie na občana/pacienta
|
4.1.
|
Digitálna transformácia ponúka ľuďom možnosť konať, pokiaľ ide o ich zdravotný stav, pričom existujú určité prekážky v prístupe. Prístup k znalostiam, infraštruktúre a inovačným personalizovaným službám v zdravotníctve by mohol pomôcť ľuďom stať sa aktérmi svojho vlastného zdravia, ale aj prispieť – pomocou poskytovania informácií a údajov – k zlepšeniu zdravia ostatných.
|
|
4.2.
|
Príchod tejto individualizácie charakterizuje tzv. zdravie so štyrmi P:
participatívne: lekárske údaje poskytujú a sledujú samotní pacienti a pomáha im pri tom čoraz väčší počet pripojených objektov v rámci internetu vecí. Vzťah medzi pacientom a lekárom (ktorý už nie je jediným zdrojom lekárskych vedomostí) sa vyvíja. Pacient sa stáva „aktívnym“;
preventívne: pacienti majú vďaka pravidelnému zhromažďovaniu informácií o svojom zdravotnom stave čoraz uvedomelejší prístup k tomu, ako si udržať dobré zdravie, čo otvára cestu k zdraviu, ktoré je viac zamerané na prevenciu;
personalizované: pokračujúci nárast čoraz presnejších a rozmanitejších osobných údajov umožňuje aj rozvoj čoraz personalizovanejšej zdravotnej starostlivosti;
prediktívne: technologický vývoj, ktorý umožní napríklad digitalizáciu kompletného genómu osôb, otvára cestu k čoraz prediktívnejšej zdravotnej starostlivosti.
|
|
4.3.
|
Gramotnosť a nebezpečenstvo nových digitálnych rozdielov v zdravotnej starostlivosti
|
|
4.3.1.
|
Gramotnosť v oblasti zdravia znamená schopnosť jednotlivcov získať, pochopiť a používať informácie tak, aby podporovali a zachovali si dobré zdravie. Znamená to dosiahnuť úroveň vedomostí, osobných zručností a dôvery, ktoré umožnia prijať opatrenia na zlepšenie osobného zdravia a zdravia spoločenstva zmenou modelov a životných podmienok.
|
|
4.3.2.
|
Digitalizácia vedie k zvýrazneniu sociálnej nerovnosti v oblasti zdravia prostredníctvom posilnenia príčinného vzťahu medzi zdravotným stavom jednotlivca a jeho kognitívnymi schopnosťami (napr. schopnosť nájsť a pochopiť kvalitné informácie v oblasti zdravia) a finančnými schopnosťami (ako napríklad možnosť nadobudnúť účinnejšie zariadenia). Pri starších osobách, najzraniteľnejších osobách a osobách, ktoré žijú v oblastiach, v ktorých je slabá ponuka digitálnych služieb, sú tieto nerovnosti výraznejšie.
|
|
4.3.3.
|
Používanie zdravotníckych aplikácií si vyžaduje určitú úroveň znalostí, ktoré umožnia prístup k informáciám o zdraví, ich pochopenie, posúdenie a používanie s cieľom prijímať každodenné rozhodnutia, pokiaľ ide o zdravotnú starostlivosť, prevenciu pred chorobami a podporu zdravia. Nízka úroveň gramotnosti vyvoláva početné riziká v oblasti zdravia, má vplyv na dĺžku života v dobrom zdraví, predčasné úmrtia, kvalitu života a náklady pre jednotlivcov a spoločnosť.
|
|
4.3.4.
|
Netreba však zabúdať na vznik digitálnej priepasti v zdravotníckych a pomocných zdravotníckych povolaniach. Tieto rozdiely sa môžu odstrániť zlepšením vzdelávacieho systému, a to vďaka programu odbornej prípravy zameranému na získavanie vedomostí o nových vzťahoch vyplývajúcich z digitalizácie medzi poskytovateľmi starostlivosti a klientmi.
|
4.4. Nadmerná miera zodpovednosti ako ďalšie veľké riziko digitalizácie
|
4.4.1.
|
Postupy kvantifikácie v oblasti zdravia podporujú osobné mikroriadenie zdravia a nadmernú zodpovednosť na úkor kolektívnejšieho vnímania. Jednotlivci sa stávajú osobne zodpovední za svoje dobré alebo zlé návyky v oblasti zdravia a pozornosť sa môže odvádzať od sociálno-ekonomických alebo environmentálnych príčin problémov v oblasti verejného zdravia.
|
|
4.4.2.
|
Nepredvídanie vplyvov digitalizácie na individualizáciu, nárast sociálnej nerovnosti v oblasti zdravia a zvýšená komercionalizácia zdravia môžu ohroziť naše modely solidárneho a univerzálneho nemocenského a zdravotného poistenia.
|
5. Vplyvy digitalizácie na zdravotníkov a vzťahy medzi nimi
5.1. Elektronický zdravotný záznam, základný prvok organizácie zdravotnej starostlivosti
|
5.1.1.
|
Digitalizácia prináša prostriedky na odstraňovanie bariér v zdravotníctve a podporuje spoločné využívanie informácií medzi nemocničnými zariadeniami, súkromnými ordináciami, zdravotníckymi sieťami a domácou starostlivosťou. Bezpečné a rýchle spôsoby prenosu informácií, ktoré zhromaždili rozličné subjekty, sú nevyhnutnou podmienkou na zlepšenie koordinácie a komplexnej starostlivosti o pacienta. Oveľa jednoduchšie sa tak uskutočňujú kontinuita starostlivosti a multidisciplinárne kroky. Dostupnosť, rýchlosť prístupu, výmena a zdieľanie údajov uľahčujú rozhodnutie lekára. Elektronická výmena údajov prináša zdravotníkom z hľadiska kvality zdravotnej starostlivosti priamu pridanú hodnotu.
|
|
5.1.2.
|
Elektronický zdravotný záznam sa stáva nástrojom koordinácie a kvality zdravotnej starostlivosti v prospech pacientov vďaka spoločnému využívaniu údajov oprávnenými stranami za predpokladu, že pacient s touto výmenou vopred vyjadril súhlas, okrem naliehavých prípadov alebo v prípade vyššej moci. Pravidlá automatizovaného elektronického zdravotného záznamu sa týkajú všetkých špecifických záruk ochrany údajov pacienta v súvislosti s digitálnymi údajmi, pokiaľ ide o ochranu jeho súkromia a prístupu k týmto údajom. V plnej miere sa musí zabezpečiť dodržiavanie tajomstva, pokiaľ ide o zdravotnú a administratívnu dokumentáciu.
|
|
5.1.3.
|
Elektronický zdravotný záznam umožňuje vyhnúť sa chybám súvisiacim so zlou čitateľnosťou dokumentu (recept, protokol o lekárskom vyšetrení) a uľahčuje prístup k databázam obsahujúcim informácie o liekoch a bezpečnejšiemu predpisovaniu liekov, pretože obsahuje špecifické informácie o pacientovi. Informatizácia lekárskej činnosti sa podieľa na obmedzovaní rizika chybovosti a znižovaní rizika poškodenia zdravia liekmi.
|
|
5.1.4.
|
Funkcie upozornenia a výstrahy, ktoré umožňuje elektronický zdravotný záznam, podporia zlepšenie prevencie (očkovanie, skríning), sledovanie chorých s chronickými ochoreniami a znalosti o liekoch, ako aj lepšiu kvalitu starostlivosti o pacientov a posilnia právomoci poskytovateľa zdravotnej starostlivosti v oblasti diagnostiky a liečby.
|
|
5.1.5.
|
V nasledujúcich rokoch budeme okrem toho svedkami radikálnej zmeny v lekárskych postupoch vzhľadom na digitalizáciu zhromaždených informácií o pacientovi, ktorá pomáha zlepšiť proces rozhodovania v lekárskych otázkach. Pri každej lekárskej diagnostike bude nevyhnutný odborný systém alebo systém nástrojov vychádzajúcich z umelej inteligencie. Takáto revolúcia je výsledkom paralelného vývoja v oblasti genomiky, neurovied a pripojených objektov (NBIC), kde iba stroje budú odteraz schopné spracovať všetky údaje.
|
5.2. Miesto človeka v centre rozvoja nových medicínskych postupov
|
5.2.1.
|
Technologický vývoj umožňuje a podporuje rozvoj telemedicíny, ktorý umožní vznik nových medicínskych a pomocných medicínskych postupov. Telemedicína ponúka tieto výhody: lepšie sanitárne pokrytie odľahlých území a obmedzenie cestovania pre oslabené osoby, sledovanie pacientov na diaľku, čím sa vyhne ich hospitalizácii, spoločné využívanie odborných poznatkov na diaľku, rozmer terapeutického vzdelávania pomocou diaľkového sledovania a multidisciplinárnej konzultácie prostredníctvom telekonzultácie a teleexpertízy.
|
|
5.2.2.
|
Telemedicína, odborná elektronická komunikácia, dematerializácia dokumentov, združovanie rozptýlených zručností a spoločné využívanie intelektuálnych zdrojov alebo zdravotníckej techniky musia zdravotníkom umožňovať úsporu času, ktorý sa tak môže opäť využiť pri lôžku pacienta v rámci individuálneho dialógu s ním a viesť k značnému zlepšeniu vzťahu s pacientom.
|
6. Vplyv digitalizácie na nemocenské a zdravotné poistenie
6.1. Veľké dáta (big data)
|
6.1.1.
|
Postupná elektronizácia našich systémov zdravotnej starostlivosti nepochybne prispela na jednej strane k zlepšeniu administratívneho a finančného riadenia poistenia každého občana (úspora miesta, úspora času, úspora materiálu, zvýšenie produktivity, ľahké a bezpečné archivovanie, ekologický prínos) a na druhej strane k zvýšeniu rýchlosti úhrad poskytovateľom zdravotnej starostlivosti a nemocniciam, a zároveň k väčšej kontrole a zníženiu rizika chýb pri fakturácii.
|
|
6.1.2.
|
Hoci dematerializácia administratívnych tlačív neprináša priamy prínos z hľadiska kvality zdravotnej starostlivosti, znížili sa vďaka nej lehoty na zasielanie tlačív a zjednodušili administratívne postupy. Uľahčuje však výkon lekárskeho povolania, pretože lekárovi umožňuje viac sa sústrediť na uzdravenie a menej na sprievodné administratívne úkony.
|
|
6.1.2.1.
|
V súčasnosti sa veľké dáta generujú tak, že sa zbierajú všetky údaje o všetkých pacientoch alebo poistencoch, ako aj údaje zo zdravotníckych aplikácií. Ide o schopnosť analyzovať všetky údaje pochádzajúce z viacerých zdrojov. To si vyžaduje mať k dispozícii prostriedky na vzájomné prepojenie údajov a automaticky a nákladovo efektívnym spôsobom vybrať užitočné informácie z neštruktúrovaných údajov.
|
|
6.1.3.
|
Prostredníctvom aplikácií sa údaje už neuchovávajú u lekára, v nemocnici alebo inštitúcii nemocenského a zdravotného poistenia, ale v prístrojoch alebo na online úložiskách (cloud computing), ktorých materská spoločnosť sa už nemusí nevyhnutne nachádzať v krajine zdravotného poistenia, a dokonca ani v Európe.
|
|
6.1.4.
|
Interoperabilita predstavuje kľúčový prvok na európskej (vďaka jednotnému digitálnemu trhu), ako aj vnútroštátnej úrovni. Treba vyvíjať a zaviesť do praxe „rámec interoperability informačných systémov zdravotnej starostlivosti“. Takáto referenčná hodnota interoperability spája zásady a normy pre bezpečnú výmenu údajov o zdraví a zahŕňa všetkých aktérov v oblasti elektronického zdravotníctva.
|
6.2. Ochrana údajov
|
6.2.1.
|
Vlastníctvo a ochrana údajov sú pre občana a pacienta mimoriadne dôležitou otázkou a predstavujú základné právo, ktoré sa musí dodržiavať. Občan a pacient musí mať možnosť slobodne disponovať svojimi údajmi. To si vyžaduje slobodný, informovaný a trvalý súhlas občanov o zbere a používaní ich údajov. Patrí sem aj uznanie účinného práva na prenosnosť údajov a vytváranie riešení typu „Blue Button“ (4) pre sprístupnenie predchádzajúcich údajov o jednotlivcoch.
|
|
6.2.2.
|
Na európskej úrovni upravuje túto oblasť všeobecné nariadenie o ochrane údajov, ktoré nadobudne účinnosť 25. mája 2018. Okrem toho sa musí zohľadniť aj vyhlásenie Svetovej asociácie lekárov o etických úvahách o databázach v oblasti zdravia a biobankách (vyhlásenie z Taipei).
|
6.3. Prebiehajúce zmeny v nemocenskom a zdravotnom poistení
|
6.3.1.
|
V poisťovníctve dochádza k postupnej digitalizácii. Digitalizácia sa najskôr obmedzovala len na návrhy informačnej a porovnávacej hodnoty (porovnávacie ukazovatele, uzatváranie zmlúv online) alebo návrhy súvisiace s dematerializáciou lekárskych a administratívnych tlačív, avšak v budúcnosti bude pokračovať oveľa ďalej. Nové metódy kvantifikácie, všeobecne známe ako „veľké dáta“, zásadne zmenia ekonomický model poistenia a objavia sa nové produkty.
|
|
6.3.2.
|
Tento vývoj výrazne a logicky zasiahne:
|
—
|
povolania spojené s tvorbou údajov, ich uchovávaním, poskytovaním, spracovaním a transformáciou prostredníctvom algoritmov a povolania s významnou informačnou pridanou hodnotou,
|
|
—
|
postavenie pacienta, ktorý sa vo vzťahu k zdravotníckym povolaniam stáva sa aktívnym aktérom svojho zdravia a usiluje sa zbaviť svojej závislosti od nich.
|
|
|
6.3.3.
|
S vývojom technológií a rozvojom aplikácií v zdravotníctve bude môcť každý jednotlivec „zobjektívniť“ svoju telesnú aktivitu, stravovanie, interakcie s inými ľuďmi, či dokonca všetky určujúce faktory svojho zdravia.
|
|
6.3.4.
|
Využívanie hromadných údajov o jednotlivcoch by mohlo viesť k prechodu od jedného modelu a príslušnej vzájomnosti krytia rizík na model krytia správania a individualizácie ponuky poistenia, čo by mohlo viesť k nadmernej individualizácii. Zatiaľ čo súkromní poisťovatelia, ktorých cieľom je zisk, sú podľa všetkého schopní celkom prirodzene vykonávať svoju činnosť, v prípade vzájomných spoločností a subjektov verejného zdravotného poistenia by mohol byť vývoj zložitejší a ich hlavné poslanie by mohlo byť ohrozené.
|
|
6.3.5.
|
V dôsledku tohto vývoja poskytovatelia zdravotného poistenia zasa vstupujú do fázy väčšej zraniteľnosti, pretože sa nachádzajú na križovatke úplne viacrozmerného ekosystému, ktorý pozostáva z priemyselných subjektov, lekárov, vlád, regulačných orgánov, investorov a pacientov.
|
|
6.3.6.
|
Poskytovatelia nemocenského a zdravotného poistenia musia čeliť výraznej nečinnosti vzhľadom na veľmi prísne predpisy v oblasti citlivých údajov týkajúcich sa zdravia, fungovanie a zložité financovanie sektora zdravotníctva a nemocníc, hodnotový reťazec (pristúpenie, vyberanie poplatkov a priznanie dávok), ktorý je pomerne nepružný a nedostatočne reaktívny, čoraz prísnejšiu právnu úpravu v oblasti poistných produktov a niekedy dokonca vzhľadom na korporativizmus zdravotníckych povolaní.
|
|
6.3.7.
|
Avšak nie všetci poskytovatelia nemocenského a zdravotného poistenia majú alebo naďalej majú rovnaké finančné možnosti a zdá sa, že potrebný vlastný kapitál je čoraz viac prekážkou ich rozvoja. Hospodárska sila veľkých digitálnych spoločností im otvára dvere pre priame investície do oblasti, ktorú vnímajú ako trh.
|
|
6.3.8.
|
Napriek lepšiemu pochopeniu zdravotných rizík je nevyhnutné, aby základom našich systémov zdravotnej starostlivosti bolo aj naďalej kolektívne a solidárne poistenie. Naše systémy nemocenského a zdravotného poistenia dosahovali najlepšie výsledky predovšetkým vďaka individuálnemu poisteniu v kombinácii s kolektívnou ochranou pred všetkými zdravotnými rizikami.
|
6.4. Prispôsobenie mechanizmov náhrady
|
6.4.1.
|
V súčasnosti existuje len málo príkladov finančného preplácania (náhrady) za používanie mobilných aplikácií v rámci zdravotnej starostlivosti poskytovanej pacientom. V súčasnosti je jednou z najväčších prekážok pravdepodobne práve neexistencia primeraných modelov náhrady nákladov, ktorých súčasťou sú nové technológie.
|
|
6.4.2.
|
Existuje klasický model štátneho zásahu, kde je náhrada v rukách inštitúcií a vnútroštátnych orgánov, ktoré rozhodujú o preplácaných službách mobilného zdravotníctva (5), ale existujú aj iniciatívy účastníkov systémov zdravotného poistenia vrátane vzájomných spoločností (6).
|
|
6.4.3.
|
Zaviedli sa aj inovatívne systémy náhrady, ako sú stimulačné a preventívne programy, ktorých cieľom je skôr prevencia než liečba.
|
6.5. Nové výzvy pre organizácie nemocenského a zdravotného poistenia
|
6.5.1.
|
Nové výzvy sa výrazne dotknú organizácií verejných alebo súkromných (ako sú vzájomné spoločnosti) poskytovateľov povinného nemocenského a zdravotného poistenia, pričom v budúcnosti bude výzvou:
|
—
|
rozvíjať nástroje prevencie, diagnostiky a monitorovania prispôsobenej a individualizovanej liečby a v rámci zásady vzájomného podieľania sa využívať už pred objavením sa rizika personalizované riešenia a metódy, a zároveň zachovať jeho tradičnú funkciu, ktorou je umožniť prístup chorých ľudí k zdravotnej starostlivosti,
|
|
—
|
zosúladiť ponuku služieb zdravotnej starostlivosti a neustále sa vyvíjajúce potreby pacientov,
|
|
—
|
poskytnúť pacientom podporu, a zároveň sa vyhnúť riziku stigmatizácie a obviňovania: vzájomné spoločnosti už teraz zohrávajú významnú úlohu pri prevencii, kontrole starostlivosti a monitorovaní pacientov; táto úloha by sa mala rozšíriť aj na verejné orgány nemocenského a zdravotného poistenia,
|
|
—
|
bojovať proti sociálnym nerovnostiam v oblasti zdravia, ktoré môžu byť spôsobené digitálnou priepasťou, a to zlepšovaním gramotnosti (najmä prostredníctvom rozšírenia zručností osôb),
|
|
—
|
obmedzovať rizikové správanie a monitorovať súlad s požiadavkami na výkon zdravotníckeho povolania. Snaha o účinné nástroje, ktoré zodpovedajú potrebám, je otázkou zásadného významu,
|
|
—
|
uprednostňovať kvalitu života poistencov. Táto otázka odkazuje aj na hospodárske ciele a riadenie rizika, a teda aj výdavky na zdravotníctvo,
|
|
—
|
systematizovať elektronické riadenie záznamov pacientov a vzťahy medzi poskytovateľmi starostlivosti okrem iného pomocou digitalizácie potvrdení o poskytnutej starostlivosti, elektronického zdravotného záznamu pacienta a digitálnej zdravotnej karty,
|
|
—
|
prispôsobiť úhrady novým formám starostlivosti a sledovania pacientov zo strany zdravotníkov,
|
|
—
|
stať sa dôveryhodnou treťou stranou, pokiaľ ide o využívanie a spravovanie toku údajov o zdravotnom stave a ich zber so zreteľom na to, že hrozí nedovolené obchodovanie s týmito údajmi.
|
|
|
6.5.2.
|
Vzájomné zdravotné poisťovne, ktoré boli priekopníkmi zdravotného poistenia, sa môžu teraz sústrediť na poskytovanie neustálej a individuálnej podpory každému zo svojich poistencov. Či už ide o produkty alebo služby, ktoré ponúkajú, alebo o poskytovanie podpory jednotlivcovi v jeho snahe dosiahnuť pocit zdravia, alebo o priebežnú starostlivosť, vzájomné poisťovne musia byť bez ohľadu na komunikačný kanál prítomné v živote poistencov a ponúkať im jedinečnú odpoveď na uspokojenie ich potrieb.
|
7. Vplyvy digitálnych „rušivých prvkov“ na nemocenské a zdravotné poistenie a na spoločnosť
|
7.1.
|
Všetky uvedené skutočnosti, ktoré poukazujú na zložitosť digitálnych výziev v oblasti zdravia, a príchod nových internetových aktérov však vystavia naše systémy nemocenského a zdravotného poistenia hospodárskemu tlaku.
|
|
7.2.
|
Túto zmenu nepochybne umožnil vznik snímačov, ktoré sa stali cenovo dostupnými a technicky „spoľahlivými“, ale tiež a to predovšetkým, schopnosť centralizovať a analyzovať údaje cez smartfón alebo internetové rozhranie. Týmto spôsobom sa vytvoril ekosystém mobilných aplikácií zameraných na princíp cieľov, komunitu a používanie herných prvkov v nehernom prostredí (tzv. gamifikácia). Výrobcom mobilných zariadení umožňuje prostredníctvom ich špecializovaných služieb stanovovať normy v oblasti správy údajov o zdravotnom stave (7).
|
|
7.3.
|
Existujú obavy, že „GAFAMA“ (Google, Apple, Facebook, Amazon, Microsoft a Alibaba) (8) a ďalšie spoločnosti, ktoré sa objavia, prevezmú vedenie v tejto novej medicíne, ktorá bude čoraz viac závisieť od informačných technológií a ich dešifrovania. Takéto technológie sú totiž základom činnosti lídrov digitálnej ekonomiky, ktorí ich využívajú na získanie kontroly nad ekosystémami vo všetkých sektoroch.
|
|
7.4.
|
Sila týchto platforiem spočíva v tom, že svoj model stavajú na rozvoji hromadného poskytovania výrobku alebo služby spojených s obyvateľstvom, čo im umožňuje prístup k rozsiahlym údajom, za ktoré sa platí. Zavedenie platieb za údaje umožní ponúkať množstvo bezplatných služieb, ktoré zabezpečia hromadné využívanie a vytvoria začarovaný kruh, v ktorom sa každý snaží udržať spotrebiteľa v čo najuzavretejšom ekosystéme. Vďaka takmer nulovým hraničným nákladom za poskytovanie služieb internetový hospodársky model prirodzene prospieva veľkým subjektom, ktorí ovládajú veľkú časť vytvorenej hodnoty, a ktorí preto disponujú obrovskými investičnými schopnosťami.
|
|
7.5.
|
Existujú obavy, že tieto údaje šírené bezplatne môže využívať vo svoj prospech iba „GAFAMA“ ich prepájaním so všetkými údajmi, ktoré zbierajú o správaní jednotlivcov. Voči veľkým digitálnym spoločnostiam, súčasným aj budúcim, si musia občania, ako aj vlády a európske inštitúcie (najmä inštitúcie sociálnej ochrany) zachovať svoju suverenitu v oblasti identifikácie, zberu a využívania údajov o zdraví, a to z právneho aj etického hľadiska.
|
|
7.6.
|
Pridanú hodnotu týchto informácií, najmä v zdravotníctve, preto získavajú a kontrolujú uvedené platformy, a nie producenti v odvetví zdravotníctva. Tieto informácie sa potom dostanú „žiadateľom“, ktorí ich budú môcť využiť.
|
|
7.7.
|
Ochrana údajov prostredníctvom „5 V“ (Volume, Velocity, Variety, Veracity, Values – objem, rýchlosť, rozmanitosť, pravdivosť, hodnoty) predstavuje ekonomickú hodnotu a vyžaduje si dynamický regulačný rámec prepojený s celým ekosystémom („viaceré zainteresované strany“), a to s cieľom predísť akémukoľvek zneužitiu na čisto komerčné účely.
|
V Bruseli 20. septembra 2017
Predseda Európskeho hospodárskeho a sociálneho výboru
Georges DASSIS
(1) Ú. v. EÚ C 458, 19.12. 2014, s. 54; Ú. v. EÚ C 242, 23.7.2015, s. 48; Ú. v. EÚ C 13, 15.1.2016, s. 14; Ú. v. EÚ C 13, 15.1.2016, s. 40; Ú. v. EÚ C 288, 31.8.2017, s. 1.
(2) Pozri bod 4.2.
(3) „Oblasti pocitu blaha, zdravia a starostlivosti patria do kontinua medzi normálnym a patologickým stavom a i toto kontinuum slúži medicíne.“
(4) Predstavenie iniciatívy Blue Button: iniciatívu v roku 2010 spustila administratíva USA s cieľom poskytnúť platformu na monitorovanie, kontrolu a sťahovanie osobných údajov o zdraví amerických veteránov. Umožňuje im aj prístup k ich správam o starostlivosti, údajom zo zdravotného poistenia a ich histórie (alergie, lekárske analýzy, atď.), ako aj sťahovanie týchto údajov. Zdroj: http://www.va.gov/bluebutton/.
(5) Francúzsko urobilo pokrok prostredníctvom zavedenia aplikácie Diabeo v nadväznosti na stanovisko štátnej komisie pre posudzovanie zdravotníckych pomôcok a zdravotníckych technológií. Diabeo je softvér spojený s lekárskym telemonitorovaním a odborná služba o používaní softvéru. Cieľom Diabeo je pomôcť pacientovi pri výpočte dennej dávky inzulínu s pomalým uvoľňovaním alebo rýchlym uvoľňovaním podľa cieľov, ktoré vopred stanoví predpisujúci lekár. Pacient ho má k dispozícii prostredníctvom aplikácie na mobilných zariadeniach (smartfónoch alebo tabletoch) a prostredníctvom webového portálu.
(6) Vivoptim je nový program elektronického zdravotníctva vyvinutý francúzskou vzájomnou spoločnosťou (MGEN), ktorý v Belgicku prevzala belgická vzájomná poisťovňa (Solidaris). Slúži na prevenciu a liečbu kardiovaskulárnych rizík, ponúka súbor individualizovaných služieb vďaka digitálnym nástrojom a prepojeným objektom, ktoré sú rozdelené do troch podporných programov a 13 programov prevencie prispôsobených jednotlivým situáciám, očakávaniam a potrebám ľudí, a to od prevencie pre osoby s dobrým zdravotným stavom až po ľudí s chronickými ochoreniami.
(7) Štruktúra trhu s digitálnymi platformami ponúkajúcimi aplikácie na stiahnutie sa v zásade delí medzi päť veľkých obchodov s aplikáciami [90 % stiahnutí: Play (Android), App Store (Apple), Windows Phone Store (Microsoft), App World (Blackberry) a Ovi (Nokia)].
(8) Giganti trhu, „GAFAMA“ (Google, Apple, Facebook, Amazon, Microsoft a Alibaba) smerujú k získaniu monopolu nad kontrolu elektronického zdravia. V oblasti verejného zdravia tieto nadnárodné spoločnosti plne dominujú a považujú ju za oblasť s potenciálom pre hospodársky rast.
